Augmentation de la capacité des unités de soins intensifs : questions et chiffres sur la formation des infirmières
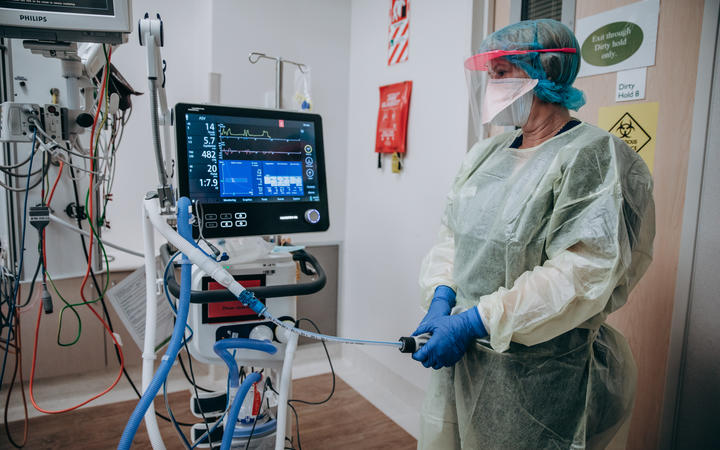
Les infirmières des soins intensifs ne voient pas le niveau de formation pour une capacité accrue dont le gouvernement a parlé, et le passage à ce modèle de crise entraînerait des soins pires, disent-ils.

Photo: RNZ / Dom Thomas
Alors que les cas de Covid-19 continuent d’augmenter et de se propager autour d’Aotearoa, le système de santé devrait subir une pression accrue, les soins intensifs (USI) et la forte dépendance (HDU) des lits d’unité étant une pièce clé du puzzle.
Journal médical néo-zélandais a été trouvé La capacité des soins intensifs de la Nouvelle-Zélande est l’une des plus faibles par habitant de l’OCDE, à seulement quatre pour 100 000 personnes – contre 9 pour 100 000 personnes en Australie, 16 en France et 34 en Allemagne.
Rob Bevan, vice-président du College of Intensive Care Medicine en Australie et en Nouvelle-Zélande, qui travaille à l’hôpital Middlemore, a déclaré que les infirmières en soins intensifs font généralement des quarts de 12 heures.
« Il est physiquement difficile de porter des EPI serrés et adéquats pendant l’une de ces nombreuses heures. Les infirmières doivent donc changer et changer pour leur santé et leur bien-être et prendre leurs pauses », a-t-il déclaré.
Tout nombre supérieur à 280 [ICU beds], comprend ce que nous pourrions appeler la capacité d’augmenter l’énergie… ce qui est obtenu en créant du personnel extérieur à l’USI pour nous aider à prendre soin de ces patients en déplaçant des lits supplémentaires dans les espaces à lit simple, tombant potentiellement dans les espaces qui ne sont pas utilisé habituellement pour les soins intensifs.
Le ministre de la Santé Andrew Little Il a insisté sur le fait que 289 lits de soins intensifs et HDU pourraient être portés à 550 lits Sous « capacité supplémentaire » si nécessaire.
Cependant, cela dépendra d’infirmières d’urgence qualifiées, qui peuvent effectuer des soins de base sous la supervision d’une infirmière expérimentée dans l’unité de soins intensifs.
- Vous voulez en savoir plus sur ce sujet ? en RNZ Focus sur les podcasts politiques Cette semaine, la rédactrice politique Jane Patterson et le journaliste sanitaire Rowan Quinn ont examiné la capacité de l’unité de soins intensifs néo-zélandaise. A écouter le vendredi après 18h30 et le samedi à 17h10, ou sur notre site A partir de 10h le samedi.
Tanya Mitchell, chef des soins infirmiers au College of Critical Care, a déclaré à RNZ que la formation que ces infirmières reçoivent était relativement minime.
«Pour acquérir suffisamment d’expérience pour qu’une infirmière en soins intensifs puisse prendre en charge un patient complexe comme nous nous attendons à le voir avec Covid, il faut trois à cinq ans d’expérience… un module de formation de quatre heures et deux jours qui aide avec le patient Les soins ne permettront pas à ces infirmières de pouvoir prendre en charge elles-mêmes le patient en soins intensifs.
Peu de personnes mentionnent que jusqu’à 1 400 infirmières ont été formées ou sont en train d’être formées pour que le système puisse gérer cela, mais Mitchell était dubitatif.
« Je ne suis pas sûre de l’origine des 1 400 infirmières qui sont infirmières parce que mes collègues à travers le pays ne voient nulle part près de ce nombre d’infirmières en formation », a-t-elle déclaré.
« Certains peuvent avoir le DHB 30, et d’autres infirmières qui dispensent des soins intensifs au DHB m’ont dit qu’elles ne voyaient aucune formation de mise à l’échelle se produire, il y a donc un très large éventail… certaines zones ne sont certainement pas prêtes. »
Dans des circonstances normales, un seul lit de soins intensifs nécessiterait 5,3 membres du personnel par lit pour des soins 24 heures sur 24, mais Little a déclaré que la formation nécessaire pour les patients de Covid-19 serait moindre.
« L’important est leur respiration et leur fonction respiratoire, ils ont donc besoin d’une surveillance appropriée, mais pas du niveau de gravité comme un patient qui se rend habituellement aux soins intensifs », a déclaré Little.
« Les responsables des soins intensifs de nos hôpitaux qui étaient en webinaire avec leurs homologues britanniques il y a quelques semaines ont été confirmés par leurs homologues britanniques … que cela était approprié pour un patient Covid-19. »
Le Dr Bevan a déclaré que l’augmentation soudaine signifierait de manière réaliste un niveau de soins inférieur, y compris pour les personnes qui étaient dans l’unité de soins intensifs sans virus.
« Il s’agit d’un modèle de crise, à court terme et hautement insoutenable … qui est susceptible de produire de pires résultats pour tous les patients en soins intensifs que le meilleur modèle de soins que nous ayons pu offrir à ce jour. »
Mitchell craignait également ce que cela pourrait signifier pour le reste du système de santé, les ressources étant aspirées dans les soins intensifs, et les personnes atteintes de Covid ayant généralement besoin de séjours plus longs que les autres patients.
« Nous avons un petit nombre d’employés du point de vue des soins infirmiers, nous dépendons des infirmières pour travailler leurs jours de congé et leurs congés annuels juste pour continuer à travailler normalement pour le moment et donc avec Covid en plus, ce n’est pas durable.
« Étonnamment, les infirmières, elles ont toutes des emplois ailleurs. Donc, si les infirmières d’urgence viennent travailler en soins intensifs, leur travail ailleurs ne va pas se faire. »
Même avant la pandémie, en 2018, environ 17% – près d’une chirurgie planifiée sur cinq en Nouvelle-Zélande – ont été annulées en raison d’un manque de lits de soins intensifs disponibles, contre moins de 2% en Australie.
L’épidémie à l’étranger a inévitablement aggravé les choses, a déclaré Mitchell.
« Nous l’avons vu à l’échelle internationale, et des données provenant du Royaume-Uni montrent qu’il y a une augmentation des événements indésirables … et que les résultats pour les patients sont affectés », a déclaré Mitchell.
« Les infirmières finiront par être épuisées, puis nous perdrons plus d’infirmières et notre profession déjà sous-financée sera pire. »
Peu de gens diraient que les taux de vaccination élevés de la Nouvelle-Zélande ont garanti que la pression ne devenait pas incontrôlable.
« Les personnes infectées sont celles qui sont de plus en plus partiellement ou totalement vaccinées, et ne tombent pas malades… Nous aurons un niveau de vaccination parmi les plus élevés au monde avant de commencer à assouplir les restrictions. »
Cette position a été appuyée par le Dr Bevan.
« Je tiens à souligner, jusqu’à présent – et la modélisation est cohérente avec cela – que nous ne nous attendons pas à devoir passer à autre chose que le meilleur modèle de soins que nous avons aujourd’hui en Nouvelle-Zélande … La vaccination en est en grande partie responsable. . »
« Le plan que nous avons jusqu’à présent (…) fournit les meilleurs soins à ces patients. »
Cependant, il a averti que l’USI aurait besoin d’un financement important pour atteindre les normes observées à l’étranger, et a souligné qu’il ne s’agissait que d’une partie de la réponse à Covid, où l’investissement doit être soigneusement équilibré.
« Je pense que nous devons nous occuper de la capacité de soins intensifs de tous les patients qui ont besoin de l’unité de soins intensifs. Cela ne devrait pas se faire au détriment des services d’urgence des services médicaux », a-t-il déclaré.
« Ces décisions sont difficiles et planifier l’avenir avec des ressources limitées est tout aussi difficile. Je pense donc qu’il est important que nous travaillions tous ensemble et que nous ayons une orientation future dans cette pandémie.
« Il nous faudra des années pour atteindre la capacité dont nous avons besoin, mais il est temps de commencer par cela. »
- Vous voulez en savoir plus sur ce sujet ? en RNZ Focus sur les podcasts politiques Cette semaine, la rédactrice politique Jane Patterson et le journaliste sanitaire Rowan Quinn ont examiné la capacité de l’unité de soins intensifs néo-zélandaise. A écouter le vendredi après 18h30 et le samedi à 17h10, ou sur notre site A partir de 10h le samedi.

/cloudfront-ap-southeast-2.images.arcpublishing.com/nzme/QGAAOKJSNVECXPBAQ2KKRHV4UQ.jpg)


:quality(70)/cloudfront-ap-southeast-2.images.arcpublishing.com/tvnz/J5BHWGDOU5EHPP2XOEBQERPAVE.jpg)
